第2型糖尿病是甚麼?症狀、診斷、治療、照護

認識第2型糖尿病 (Type 2 diabetes)
第2型糖尿病為最主要的糖尿病患者類型,佔所有糖尿病的 90-95%。由於第2型糖尿病過去幾乎總是在成年中期和晚期開始,也稱為非胰島素依賴型糖尿病(on–insulin-dependent diabetes)或成年型糖尿病(adult-onset diabetes)[1],然而近期研究顯示,第2型糖尿病有逐漸年輕化的趨勢[2]。
第2型糖尿病的患者胰臟仍然能分泌胰島素,但可能由於身體內血糖過高,細胞無法完全利用,或是身體對胰島素失去敏感度,細胞抗拒胰島素的正常作用,導致血液中糖分過高,這種情況被稱為胰島素阻抗(Insulin Resistance;IR)。對於胰島素抵抗的人,當血糖水平上升,胰臟會通過製造更多的胰島素來維持正常的血糖水平,不斷刺激分泌胰島素的胰臟過勞,身體的胰島素抵抗變得更加嚴重[3]。
多數患有這種糖尿病的患者都是肥胖的,而肥胖為造成胰島素抵抗的重要危險因素之一,胰島素抵抗可能會隨著體重減輕、高血糖藥物治療而改善,但很少會痊癒。隨著年齡、肥胖和缺乏體力活動,罹患第2型糖尿病的風險隨之增加。第2型糖尿病往往因為高血糖水平的發展平緩,在早期階段症狀不嚴重,患者無法注意到糖尿病的任何典型症狀而錯過了治療時機,增加了罹患血管疾病等併發症的風險[1]。可參考肥胖是什麼? BMI? 腰臀比?DKABio 用數據告訴你!
第2型糖尿病的危險因子及高風險族群
第2型糖尿病是一種常見的慢性代謝性疾病,其發病風險受到多種因素的影響,危險因子如下[4]:
- 有糖尿病前期的症狀:糖尿病前期通常是指空腹血糖濃度在100-125mg/dL、2小時口服葡萄糖負荷後的血糖濃度在140-199mg/dL之間,表明個體的代謝狀態已經出現異常,但尚未達到患上糖尿病的程度。
- 超重或肥胖,並且缺乏運動
- 年滿45歲:兒童、青少年和年輕人都可能患有第2型糖尿病,但在中老年人中更為常見。
- 有糖尿病家族史
- 曾經患有妊娠糖尿病或曾生產超過體重30公斤的嬰兒
- 患有高血壓、心臟病、中風、多囊性卵巢症候群 (PCOS) 或憂鬱症等其他疾病
- 高密度脂蛋白(好)膽固醇低,三酸甘油酯高
- 患有黑棘皮症(acanthosis nigricans):黑棘皮症是與胰島素抵抗有高度的關聯的皮膚疾病,會使腋窩、頸部等皺褶處皮膚變黑、變厚[5]
第2型糖尿病的症狀
第2 型糖尿病症狀通常會持續數年,並且可能持續很長時間而不被注意到,有時根本沒有任何明顯的症狀。由於症狀很難發現,因此了解風險因素並在出現任何風險因素時去看醫生並測試血糖非常重要[3]。
第2型糖尿病常見典型的症狀有[6]:
- 經常小便、容易口渴及感到飢餓、食慾增加
- 經常疲勞
- 視力模糊
- 傷口癒合緩慢
- 手腳感到刺痛、麻木
第2型糖尿病的診斷
醫師會藉由以下檢驗標準判斷是否確診糖尿病[1][4]:
糖化血紅蛋白(又稱糖化血紅素 ;A1C,HbA1C)
反映葡萄糖與血紅蛋白結合的指標,它可以反映紅血球(壽命約120天)的平均血糖水平。
空腹血糖(Fasting plasma glucose;FPG)
禁食定義為至少 8 小時不攝取熱量。
口服葡萄糖耐量試驗(Oral Glucose Tolerance Test;OGTT)
定義為攝取葡萄糖後 2 小時檢測。
隨機檢測血糖
隨機是一天中的任何時間,並且不考慮與上一餐的時間間隔。
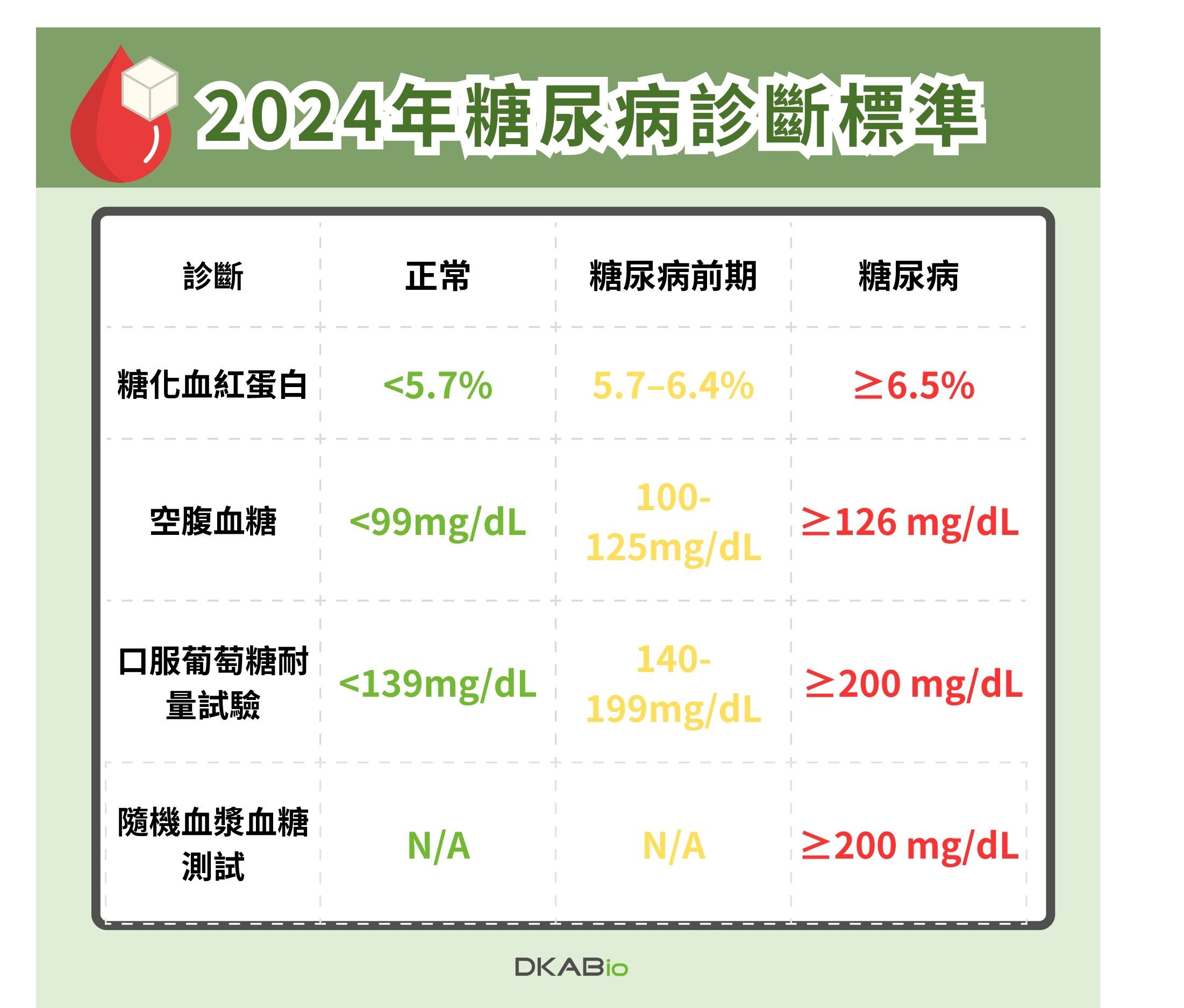
資料來源:Diagnosis and Classification of Diabetes: Standards of Care in Diabetes—2024,Table 2.1 and Table 2.2,ADA,2023.12.11
第2型糖尿病的治療
第2型糖尿病的治療需要全面且持續的方案,結合生活方式改變、藥物治療和定期監測。治療目標是控制血糖水平`,預防或減緩併發症。
1. 生活方式干預
生活方式改變是第2型糖尿病治療的基礎,包括飲食、體重控制和多運動:
飲食控制
限制總熱量和精緻澱粉攝入
增加纖維、蔬菜、全穀物和良好蛋白質的攝入
限制飽和脂肪和反式脂肪的攝入
適度攝取不飽和脂肪
體重控制
對於超重或肥胖的患者,體重減輕5-10%可明顯改善血糖控制
建議結合飲食和運動,每週減重0.5-1公斤
運動
建議每週累積150-300分鐘中等強度有氧運動
結合負重訓練,每週2-3次
運動前需監測血糖並攜帶糖源補充
2. 藥物治療
如果單靠生活方式干預無法達到理想的血糖控制目標,則需要藥物治療:
口服降糖藥[7]
1. 磺醯尿素類 (Sulfonylureas)
- 作用機轉:刺激胰臟β細胞分泌胰島素,增加身體對胰島素的利用率,如:Glimepiride (Amepiride欣益糖錠) 、 Gliclazide (Daycose M.R.簡醣持續性藥效錠,不建議磨粉或撥半服用),需在胰臟仍能製造少量胰島素時才有效
- 服用時間:餐前30分鐘,未進食會導致低血糖
- 可能副作用:低血糖、皮疹、黃疸、體重增加、對光線敏感
2. 雙胍類 (Biguanides)
- 作用機轉:抑制肝臟釋出葡萄糖,減少腸道對葡萄糖的吸收,如:Metformin (Loditon伏糖錠)
- 服用時間:餐後30分鐘
- 可能副作用:胃腸不適、金屬味、乳酸中毒、低血糖
- 注意事項:腎功能不全患者需評估後使用,並定期監測腎功能
3. 美格替耐類 (Meglitinides)
- 作用機轉:刺激胰臟β細胞分泌胰島素,如:Repaglinide (Supernide速克糖錠)
- 服用時間:正餐前15-30分鐘,未進食請跳過劑量
- 可能副作用:低血糖、腹瀉、皮疹
4. α-葡萄糖苷酶抑制劑 (α-glucosidase inhibitors)
- 作用機轉:抑制酵素,阻斷澱粉的消化,如:Acarbose (Dibose克血糖錠)
- 服用時間:餐前數口與食物一起服用
- 可能副作用:腹脹、腹瀉、腹痛、黃疸
- 注意事項:需監測血中轉氨酶濃度
5. 胰島素敏感劑 (Thiazolidinediones)
- 作用機轉:活化PPAR-γ,提升細胞對胰島素的敏感性 ,如:Pioglitazone (Glitis泌特穩錠)
-服用時間:不限餐前後,每天固定時間服用一次
- 可能副作用:頭痛、水腫、腹痛、黃疸、噁心、膀胱癌風險增加
6. 二肽基肽酶-4抑制劑 (DPP-4 inhibitors)
- 作用機轉:延長腸泌素作用時間,促進胰島素分泌並降低升糖素,如:Linagliptin (Trajenta糖漸平膜衣錠)、Sitagliptin (Januvia佳糖維膜衣錠)
-服用時間:不限餐前後,每天固定時間服用一次
- 可能副作用:皮疹、頭暈、噁心、腹瀉、胰臟炎
- 注意事項:需定期監測肝功能
7. 鈉-葡萄糖共同轉運蛋白2抑製劑 (SGLT2 inhibitors)
- 作用機轉:減少腎臟對葡萄糖的再吸收,增加尿液排糖,如:Dapagliflozin (Forxiga福適佳膜衣錠)、Empagliflozin (Jardiance恩排糖膜衣錠)、 Canagliflozin (Canaglu可拿糖膜衣錠)
-服用時間:不限餐前後,每天固定時間服用一次
- 可能副作用:黴菌感染、鼻咽炎、尿路感染
- 注意事項:需補充充足水分,監測血壓,並且手術期間需暫停用藥,注意酮酸中毒風險 (連結)詳細了解糖尿病酮酸中毒 (DKA) 定義、原因和預防
8. 複方口服降血糖藥物
- 將2種不同作用機轉的單一降糖藥合併在一顆錠劑中
- 提高用藥便利性,減少藥丸數量和服用次數
這些降血糖口服藥的使用需要醫師指導,並根據個人情況選擇適合的藥物種類、劑量和組合方式,同時密切監測血糖及可能的副作用。
胰島素治療
對於單獨口服藥物效果不佳的患者,需要併用胰島素。
使用基礎-補量模式:基礎胰島素+餐前補量快效胰島素。
開始時通常採用人體胰島素,後可能需要類胰島素。
治療方案需根據患者的個體情況、反應、併發症風險等定制。定期監測並調整用藥和劑量。
3. 監測和評估
為了評估治療效果並及時發現併發症,需要定期進行以下監測:
- 自我監測血糖(Self Monitoring of Blood Glucose;SMBG)
- 糖化血紅蛋白(A1C)測試(每3-6個月)
- 體重、血壓、血脂監測
- 腎功能、視力和足部檢查
- 心血管風險評估
通過全面治療、定期監測和生活方式管理,大多數第2型糖尿病患者可以達到良好的血糖控制,預防或延緩併發症的發生,維持理想的生活品質。患者要積極主動參與治療過程,與醫療團隊密切配合。
第2型糖尿病的照護
對於第2型糖尿病患者來說,自我管理至關重要。建議採取以下措施:
- 監測血糖:使用家用血糖儀定期檢測
- 定期就醫:遵循醫生的治療方案,定期複查
- 均衡飲食:攝入適量健康食物,控制熱量
- 規律運動:每週至少150分鐘的中等強度運動
- 減重(如果超重):透過飲食和運動減輕體重
- 戒菸、節酗:吸菸和過度飲酒會增加併發症風險
- 腳部護理:避免因神經病變導致的足部問題
- 監測併發症:定期眼睛、腎臟和心血管系統檢查
通過全面管理,第2型糖尿病患者可以控制血糖,預防或延緩併發症,維持良好的生活品質。切記遵醫囑,積極主動地參與自我照護。
「糖尿病共同照護網」- 糖友的控糖好幫手
糖尿病共同照護網為國健署所推動,透過醫師、護理師、營養斯組成團隊並通過認證,提供糖尿病病人包含診察、檢驗、衛教及追蹤等完善的服務。
更多精彩內容:
編輯來源和事實核查:
[1]Diagnosis and Classification of Diabetes Mellitus,ADA
[2]第2型糖尿病年輕化的影響,糖尿病關懷基金會
[3]Type 2 Diabetes,Centers for Disease Control and Prevention (CDC),2023.04.18
[4]Diabetes Type 2 ,National Library of Medicine,2021.05.28
[5]Acanthosis nigricans,Mayo Clinic,2022.06.02
[6]Understanding Type 2 Diabetes,ADA
[7]糖尿病「藥」小心-口服降血糖藥注意事項,衛生福利部 嘉義醫院,202303.16